Modulo l de generalidades
1. Concepto de primeros auxilios.
Los primeros auxilios son todas aquellas medidas o actuaciones que realiza el auxiliador, en el mismo lugar donde ha ocurrido el accidente y con material prácticamente improvisado, hasta la llegada de personal especializado. Los primeros auxilios no son tratamientos médicos. Son acciones de emergencia para reducir los efectos de las lesiones y estabilizar el estado del accidentado. Y esto último es lo que le concede la importancia a los primeros auxilios, de esta primera actuación va a depender en gran medida el estado general y posterior evolución del herido. Así mismo, es una obligación moral.
2.principios de actuación en primeros auxilios.
Las 10 reglas que aparecen a continuación; son las llamadas auxilios y deben ser bien memorizadas.
Conservar la serenidad y tomar el mando.
Hacer el llamado a los servicios médicos de urgencia.
Preguntar o revisar a la victima para enterarse que parte del cuerpo se le ha dañado.
Colocarlo en un lugar seguro y en posición cómoda y confortable, sin producirle movimientos bruscos.
Impartirle los cuidados necesarios.
Mantenerlo abrigado
No abandonarlo hasta que lo haya entregado a los servicios médicos.
No darle ninguna bebida.
No permitir que intervengan personas ajena a lo que ha sucedido.
No hacer nada de lo que no se sepa, por que puede causar mayores daños.
Antes de estudiar la forma de valorar el estado de un accidentado es necesario revisar una serie de conceptos que se van a repetir frecuentemente a lo largo de este curso. Estos son: signos, síntomas, pulso, tensión arterial, respiración y coloración del accidentado.
SIGNOS Y SÍNTOMAS
SÍNTOMA: Manifestación de una alteración orgánica o funcional apreciable solamente por el paciente. (P.ej., el dolor).
SIGNO: Manifestación de una alteración orgánica o funcional apreciable tanto por el paciente como por un observador. (P.ej., convulsiones, deformación de un miembro).
Esto es, los síntomas son subjetivos, mientras los signos son objetivos. Ambos nos van a proporcionar información sobre el estado del herido. Para conocer los síntomas es necesario recurrir al interrogatorio, mientras que para los signos usaremos la exploración, esto es, inspección y palpación. La inspección permite apreciar mediante la observación el estado general del herido, el color de su rostro, la deformidad de un miembro fracturado, la importancia de una quemadura, etc. Por la palpación podemos apreciar la frecuencia y regularidad del pulso, el dolor localizado en una contusión, etc. Finalmente, ciertos datos de exploración solamente podremos obtenerlos mediante el empleo de aparatos auxiliares, tales como el termómetro, para medir la temperatura, o el esfigmomanómetro, para la presión arterial.
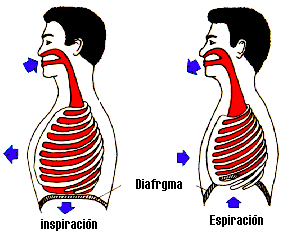
La frecuencia respiratoria normal es de 16 a 20 R.P.M. (se cuenta como una respiración la suma de inspiración y espiración). El aumento de dicha frecuencia, o taquipnea se produce de manera fisiológica tras el ejercicio o la excitación; igualmente, la permanencia en alturas considerables o en grandes profundidades acelera el ritmo respiratorio. La bradipnea, o disminución de la frecuencia respiratoria, se presenta fisiológicamente durante el sueño. Patológicamente lo hace en intoxicaciones por opio, barbitúricos, alcohol, ácido carbónico, ácido cianhídrico; el estado de shock, etc.
La disnea es la dificultad para respirar. Desde el momento en el que la respiración deja de ser un reflejo inconsciente para convertirse en un acto consciente empieza la disnea.
Dado que la respiración normal depende de muchos factores, son muchas también las posibles causas de disnea: la falta de oxígeno en el aire, la falta o escasez de hemoglobina en la sangre, la obstrucción de las vías respiratorias, etc.
4. Valoración del estado del accidente: valoración primaria (el ABC) valoración segundaría.

El proceso de valoración consiste en la recogida de datos sobre el paciente que pueden ser de utilidad para facilitar la correcta actuación del auxiliador. Esta valoración ha de ser sistemática y precisa. Entendemos dos formas complementarias y consecutivas de valoración: la primaria y la secundaria.
En una situación de urgencia, a pesar que la reacción instintiva de cualquier persona es emprender alguna acción, no se ha de caer en este error, pues la valoración primaria requiere pocos minutos y de su realización puede depender la vida del accidentado.
La valoración primaria se inicia con la primera impresión que el auxiliador tiene al ver al herido, que se forma a partir de lo que vemos y oímos, seguida de la evaluación primaria propiamente dicha, que consiste en identificar problemas que amenazan la vida del individuo, resumidos en el ABC:
A.- AIRWAY ----------> Permeabilidad de las vías aéreas, necesaria para que el aire llegue a los pulmones.
B.- BREATHING -----> Existencia de respiración espontanea.
C.- CIRCULATION --> Existencia de latido cardiaco y ausencia de grandes hemorragias.
La alteración de estos tres puntos se da en la parada cardiorespiratoria, que sera tratada posteriormente.VALORACIÓN SECUNDARIA
 después de realizar la valoración primaria y las debidas actuaciones (reanimación cardio-pulmonar, apertura de vías, etc..), si las hubo, se realiza la valoración secundaria.esta consiste en la valoración del estado del accidentado de pies a cabeza, tanto por delante, por detrás y por ambos laterales. Se han de buscar:
después de realizar la valoración primaria y las debidas actuaciones (reanimación cardio-pulmonar, apertura de vías, etc..), si las hubo, se realiza la valoración secundaria.esta consiste en la valoración del estado del accidentado de pies a cabeza, tanto por delante, por detrás y por ambos laterales. Se han de buscar:Durante este proceso se interrogar al enfermo, si esta consciente, intentando obtener la mayor cantidad de información posible por si dejara de estarlo. Se anotaran, y posteriormente se trasmitieren a los servicios sanitarios, los siguientes datos:
- fracturas de miembros o de la columna vertebral,
- golpes recibidos en la cabeza, tórax, abdomen y/o espalda que puedan producir hemorragias internas,
- lesiones, contusiones, quemaduras, dolor, etc.
- nombre y apellidos
- edad
- constantes vitales (pulso y respiración)
- enfermedades que padezca o halla padecido
- constantes vitales (pulso y respiración)
- medicación que toma habitualmente (anticoagulantes, insulina,..)
- alergias a algún medicamento
- si lleva algún informe medico encima
- localización del dolor
- hormigueos, "descargas eléctricas", entorpecimiento de las piernas
- actuaciones de primeros auxilios realizadas y respuesta del paciente a ellas,
- SI existe hemorragia la cantidad aproximada y el origen,
- SI se esta realizando la Reanimación Cardio-Pulmonar, tiempo desde la parada y tiempo que se este realizando la maniobra.
- SI existe intoxicación por fármacos o productos tóxicos, cuando y que cantidad, y si hubo vómitos.
5. Legislación en primeros auxilios
Se penalizará:
1.- Omisión del deber de socorro.
2.- Omisión del deber de denunciar ciertos delitos.
3.- Denegación de auxilio.
4.- Daños causados por actos imprudentes.
• Punzantes

Causadas por objetos puntiagudos (clavos, agujas, anzuelos, etc.).
Dolor, hemorragia escasa, orificio de entrada no muy notorio, profundidad, puede presentar perforación de de vísceras y hemorragia interna, peligro inminente de infección. Se considera la más peligrosa de todas.
• Cortantes
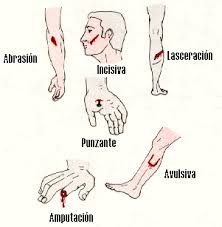
Por objetos afilados (vidrios, cuchillos, latas, etc.). Presenta una herida con bordes limpios y lineales, de hemorragia escasa, moderada o abundante.
Puede afectar músculos, tendones y nervios.
• Punzocortantes
Por objetos puntiagudos y filosos (puñales, tijeras, cuchillos, hueso fracturado, etc.). Combina los dos tipos de heridas anteriores.
• Abrasiones
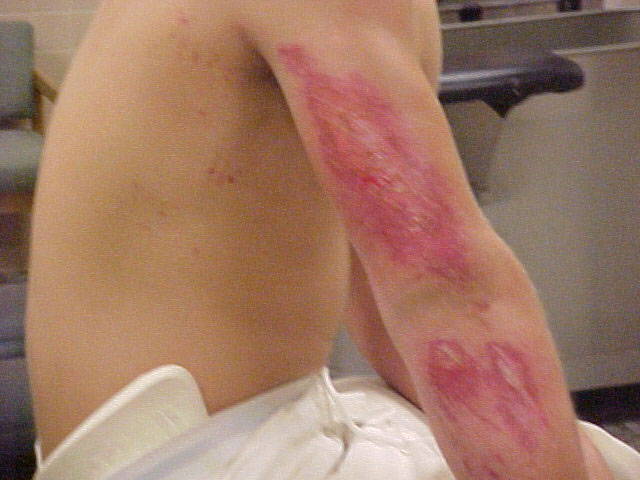
Raspones, causadas por fricción o rozamiento de la piel con superficies duras. La capa más superficial de la piel (epidermis) es la que se ve afectada. Frecuentemente se infectan, pero se curan rápidamente.
• Laceraciones

Lesiones producidas por objetos de bordes dentados, generan desgarros del tejido y los bordes de las heridas se presentan irregulares.
• Avulsivas
Lesión con desgarra, separa y destruye el tejido, suele presentar una hemorragia abundante.
• Amputación

Pérdida de un fragmento o una extremidad.
• Contusas

Son producidas por la resistencia que ejerce el hueso ante un golpe (de puño, piedras, palos, etc.), produciéndose la lesión de los tejidos blandos. Hematoma y dolor son las causas más comunes de estos tipos de heridas.
• Magulladuras

Heridas cerradas generadas por golpes. Se divisan como una mancha de color morado.
• Aplastamiento

Pueden generar fracturas, hemorragias externas e internas abundantes, y lesión de órganos.
Modulo II Generalidades
1. Clasificación de heridas y afectados
A continuación puedes aprender la clasificación de los diferentes tipos de heridas. Existen diversas clasificaciones de acuerdo a sus características, en primer lugar te presentamos la clasificación de acuerdo a la causa que las produjo:
• Punzantes

Causadas por objetos puntiagudos (clavos, agujas, anzuelos, etc.).
Dolor, hemorragia escasa, orificio de entrada no muy notorio, profundidad, puede presentar perforación de de vísceras y hemorragia interna, peligro inminente de infección. Se considera la más peligrosa de todas.
• Cortantes
Por objetos afilados (vidrios, cuchillos, latas, etc.). Presenta una herida con bordes limpios y lineales, de hemorragia escasa, moderada o abundante.
Puede afectar músculos, tendones y nervios.
• Punzocortantes
Por objetos puntiagudos y filosos (puñales, tijeras, cuchillos, hueso fracturado, etc.). Combina los dos tipos de heridas anteriores.
• Abrasiones

Raspones, causadas por fricción o rozamiento de la piel con superficies duras. La capa más superficial de la piel (epidermis) es la que se ve afectada. Frecuentemente se infectan, pero se curan rápidamente.
• Laceraciones

Lesiones producidas por objetos de bordes dentados, generan desgarros del tejido y los bordes de las heridas se presentan irregulares.
• Avulsivas
Lesión con desgarra, separa y destruye el tejido, suele presentar una hemorragia abundante.
• Amputación

Pérdida de un fragmento o una extremidad.
• Contusas

Son producidas por la resistencia que ejerce el hueso ante un golpe (de puño, piedras, palos, etc.), produciéndose la lesión de los tejidos blandos. Hematoma y dolor son las causas más comunes de estos tipos de heridas.
• Magulladuras

Heridas cerradas generadas por golpes. Se divisan como una mancha de color morado.
• Aplastamiento

Pueden generar fracturas, hemorragias externas e internas abundantes, y lesión de órganos.
2. hemorragias y como detenerlas

Se habla de hemorragia cuando se produce una salida de sangre fuera de los vasos sanguíneos como consecuencia de la rotura de los mismos, en cualquier parte del cuerpo.
Según sea o no visible la salida de la sangre, las hemorragias pueden ser: externas (vemos salir la sangre de la herida) o internas (no vemos salir sangre).
Actuación (hemorragia externa):
- aflojar la ropa,
- averiguar de dónde sale la sangre, quitando la ropa y limpiando la sangre o suciedad,
- comprimir directamente la herida con un paño limpio, y elevar el miembro afecto (si la hemorragia se produce en el brazo o la pierna).
- si no cesa, buscar y comprimir la arteria de referencia,
3. heridas y su atención

Se pueden presentar dos tipos de heridas: las cerradas o contusiones (cardenal) y las abiertas, en las que existe rotura de la piel.
Las heridas se van a caracterizar por la aparición de dolor, que dependerá fundamentalmente de la zona afectada y de la extensión de la herida; o de hemorragia.
Actuación:
- lavarse las manos,
- cortar la hemorragia (como veremos posteriormente),
- limpiar la herida con agua y jabón o con agua oxigenada, intentando extraer todos los cuerpos extraños que puedan hallarse en la herida
- vendar la herida, mediante vendas, apósitos, y si no se dispone de ellos, con trozos de toallas, sábanas, procurando que estén lo más limpios posible,
- dependiendo de la gravedad de la herida así como del grado de suciedad, se le trasladará o no al centro médico.4. valoración 0,primaria y segundaría
La valoración primaria de un paciente consta de valorar aquellos parámetros o funciones o factores del paciente que, de encontrarse alterados, ponen en peligro la vida del paciente. Es la secuencia "ABCD" que se combinará con la valoración según los protocolos de RCP.
- A. Valoración de permeabilidad de la vía aérea, con control cervical en aquellos pacientes de los que se sospeche lesión de dicha zona.
que genera la caida de la lengua hacia atrás, sobre el paladar posterior,
obstaculizando el paso de aire hacia la traquea.
La apertura de la vía aérea se realizara:
-Maniobra frente-mentón
-Elevación mandibular.
-Cánula de Guedell
- B. Valoración de función respiratoria o ventilación. (V.O.S.) Ver, Oir y Sentir.
- C. Valoración hemodinámica (circulación), con control de hemorragías.
- D. Valoración del estado neurológico.
La Valoración Secundaria:
El examen secundario sólo se realizará una vez terminado y estabilizado ABCD de la valoración primaria.
Consiste en realizar un examen más exhausto y completo del paciente, para descubrir posibles lesiones que, aunque no son emergentes, a la larga podrían desencadenar en daños graves.
La valoración secundaria consiste:

El examen secundario sólo se realizará una vez terminado y estabilizado ABCD de la valoración primaria.
Consiste en realizar un examen más exhausto y completo del paciente, para descubrir posibles lesiones que, aunque no son emergentes, a la larga podrían desencadenar en daños graves.
La valoración secundaria consiste:
- Historia Clinica del Paciente (antecedentes personales, medicamentos, etc...)
- Examen físico. Puede realizarse de cabeza a pies (métodomás utilizao y útil), por sistemas o de forma conjugada.
- Pruebas complementarias. Todas aquellas pruebas que se realizarán de forma complementaria y que nos ayudaran en el diagnóstico. Se realizarán generalmente en el hospital.
5. Vendajes y materiales para in movilización

De las varias clasificaciones que existen respecto a los tipos de vendajes, hemos elegido la siguiente por considerar que es la más funcional y comprensible a efectos prácticos.
- Vendaje blando o contentivo: usado para contener el material de una cura o un apósito.
- Vendaje compresivo: utilizado para ejercer una compresión progresiva a nivel de una extremidad, de la parte distal a la proximal, con el fin de favorecer el retorno venoso. También se usa para limitar el movimiento de alguna articulación en el caso de contusiones y esguinces de grado I, por ejemplo.
- Vendaje rígido: para inmovilizar completamente la parte afectada (vendaje de yeso).
- Vendaje suspensorio: sostenedor del escroto o la mama.
Mención aparte merece el VENDAJE FUNCIONAL que es una técnica específica de vendaje que permite mantener cierta funcionalidad de la zona lesionada sin perjuicio de la misma. El vendaje funcional es una especie de traje a medida.

In movilizaciones:
- Húmero: yeso en U o yeso colgante.
- Codo: férula braquial.
- Antebrazo: férula antebraquial.
- Muñeca: férula antebraquial que en algunos casos debe completarse a braquial para evitar la prono-supinación.
- Escafoides: férula de escafoides.
- Mano: férula antebraquial con o sin prolongación para los dedos.
- 1º dedo: férula de escafoides o férula digital.
- Resto de dedos: férula digital o sindactilias.
- Dedos del pie: sindactilias.
- Pie: férula posterior o suropédica con “peineta” (prolongado por debajo de los dedos) y con refuerzos laterales.
- Tendón de Aquiles: suropédica con pie en equino.
- Tobillo: férula posterior o suropédica.
- Tibia y peroné: isquio-pédica.
- Rodilla: isquio-pédica o isquio-maleolar.
- Fémur: colocar tracción transesquelética.
- Cadera: tracción percutanea.
6. Estados de inconsciencia y tratamiento
Para definir INCONSCIENCIA podemos decir que es: La pérdida del conocimiento, una persona es incapaz de responder a otras personas y actividades, a menudo se le puede denominar estado comatoso.
Hay otros cambios que
pueden ocurrir en el nivel de conciencia de la persona sin quedar inconsciente.
En términos médicos, estos cambios se denominan "alteración del estado
mental" o "cambio en el estado mental" e incluyen confusión, desorientación
o estupor repentinos.
La pérdida del
conocimiento y cualquier otro cambio SÚBITO en el estado mental deben tratarse
como una emergencia médica.
Si alguien está
despierto, pero con menos lucidez mental de lo usual, hágale algunas preguntas
simples tales como:
* ¿Cómo te llamas?
* ¿Qué fecha es hoy?
* ¿Cuántos años tienes?
Las respuestas
incorrectas o la incapacidad para responder la pregunta sugieren un cambio en
el estado mental.
TIPOS DE INCONSCIENCIA:
Por actividad motora disminuida o disminución del nivel de consciencia
Comprendido por grados,
está dividido en 3 grupos principales:
Coma. Es el más grave
de los problemas de la consciencia y de la vigilia. Altera de forma más o menos
total las funciones de relación. Un enfermo en coma puede no reaccionar ni a
estímulos nociceptivos (que provocan una agresión dolorosa de los tejidos, por
ejemplo pincharlos o perforarlos).
Estupor. Abarca desde
un estado en el cual la persona no reacciona sino a los estímulos simples: su
nombre, ruido, luz fuerte, sacudir al sujeto... hasta un enfermo que no
reacciona frecuentemente más que a estímulos nociceptivos (que provocan una
agresión dolorosa de los tejidos, por ejemplo pincharlos o perforarlos).
Obnubilación. Es un
estado menos severo, la persona responde correctamente a las órdenes complejas
(ejecuta órdenes escritas, realiza cálculo mental...), pero con lentitud,
fatiga o bastante dificultad de concentración.
7. convulsiones y epilepsia
Convulsiones

- Se dan las convulsiones cuando una actividad anormal eléctrica en el cerebro causa un cambio involuntario de movimiento o función del cuerpo, de sensación, en la capacidad de estar alerta o de comportamiento. Las convulsiones pueden durar desde unos segundos hasta varios minutos. Hay más de 20 tipos diferentes de convulsiones.
- Los síntomas que experimenta una persona durante un episodio de convulsiones dependen del lugar en el cerebro en el cual ocurre la alteración de la actividad eléctrica. Algunas convulsiones pueden dar miedo a quienes están observando.Epilepsia

- La epilepsia es un término general para varios tipos de convulsiones. Las personas con epilepsia diagnosticada han tenido más de un episodio de convulsiones, y es posible que hubieran tenido más de un tipo de convulsiones.
8. Fracturas cerradas y abiertas

Las fracturas se clasifican en abiertas y cerradas. En las fracturas abiertas el hueso roto atraviesa la piel circundante. Las fracturas abiertas traen consigo riesgos adicionales, debido a la pérdida de sangre y el peligro de infección. Sin embargo, una fractura cerrada también puede provocar hemorragias internas peligrosas. Éstas se hacen visibles en parte por un aumento de volumen y endurecimiento de la extremidad afectada. La pérdida de sangre puede conducir a un shock, el cual debe ser tratado de la forma correspondiente.
9.lesiones de columna lesiones craneoencefálicas

La médula espinal contiene los nervios que transportan mensajes entre el cerebro y el cuerpo. La médula pasa a través del cuello y la espalda. Una lesión de la médula espinal es muy grave porque puede causar pérdida del movimiento (parálisis) por debajo del sitio de la lesión.
Causas:Una lesión a la médula espinal puede ser causada por:
- Herida penetrante o de bala.
- Traumatismo directo en cara, cuello, cabeza, pecho o espalda (por ejemplo, un accidente automovilístico).
- Accidente al zambullirse en el agua.
- Descarga eléctrica.
- Torcedura extrema de la parte media del cuerpo.
- Caer al suelo sobre la cabeza durante una lesión deportiva.
- Caída desde una gran altura.
lesiones craneoencefalicas

El traumatismo craneoencefálico (T.C.E.) es la lesión combinada del cuero cabelludo, del cráneo y del cerebro. Su importancia radica en que no sólo es la lesión que con mayor frecuencia se produce en los accidentes de tráfico, sino también la más grave.
En un herido que ha sufrido un T.C.E., es posible observar:
- LESIONES Y HERIDAS EN LA CABEZA, LA CARA O EL CUELLO, lesiones éstas que se caracterizan por un abundante sangrado.
- HEMORRAGIAS EXTERIORIZADAS, es decir hemorragias que tienen un origen interno, pero que se manifiestan externamente (la sangre sale al exterior). Pueden aparecer otorragias (salida de líquido por el oído) y/o epístasis (salida de líquido por la nariz).
- INCONSCIENCIA. La actitud correcta del auxiliador ante un herido inconsciente será: averiguar cuál es su estado respiratorio y circulatorio, valorando así la necesidad de practicar la maniobra de RCP (el ABC).
- HEMATOMA PERIORBITARIO. Hematoma (cardenal) alrededor de uno o ambos ojos.
En un caso de T.C.E. no debemos mover al herido, sobre todo si se encuentra inconsciente, por el riesgo de lesiones en la columna vertebral cervical. Y se debe sospechar que existe una lesión vertebral-medular si: está inconsciente y tiene señales de golpes en la cabeza, es pasajero o conductor de una motocicleta o ciclomotor, o manifiesta en algún momento no sentir o poder mover alguna parte de su cuerpo
10.picaduras y mordeduras

Las mordeduras y picaduras de insectos pueden causar una reacción cutánea inmediata. Las mordeduras de las hormigas rojas y las picaduras de abejas, avispas y avispones generalmente son dolorosas. Es más probable que las picaduras de mosquitos, pulgas y ácaros causen picazón antes que dolor.
sintomas
Los síntomas que no implican una urgencia varían de acuerdo con el tipo de insecto y el individuo. La mayoría de las personas experimentan dolor localizado, enrojecimiento, hinchazón o picazón. También se puede experimentar una sensación de ardor, entumecimiento u hormigueo.
primeros auxilios
Retire el aguijón si está presente raspando con la parte posterior de una tarjeta de crédito o algún otro objeto de borde recto. No utilice pinzas, ya que éstas pueden apretar el saco del veneno y aumentar la cantidad de veneno liberado.
- Lave muy bien el área afectada con agua y jabón.
- Cubra el sitio de la picadura con hielo (envuelto en un trozo de tela) por 10 minutos, retírelo por 10 minutos y repita el proceso.
- Si es necesario, tome un antihistamínico o aplique cremas que reduzcan la picazón.
- Durante los siguientes días, esté atento a señales de infección (como aumento del enrojecimiento, hinchazón o dolor).
11.quemaduras

Las quemaduras obedecen a múltiples causas, siendo comúnmente de origen accidental, laboral o domestico, especialmente en niños.
Los principales orígenes son:
- Fuego
- Líquidos
- Químicos
- Eléctricos
- Radiaciones
Podemos clasificar las quemaduras según su profundidad, en tres tipos:
Primer grado: muy superficiales (sólo enrojecimiento), Segundo grado: aparecen ampollas en la piel, y Tercer grado: existe destrucción de los tejidos y la piel está carbonizada.
Actuación en quemaduras de:
Primer grado
- Refrescar inmediatamente la quemadura con agua a una temperatura de entre 10 y 20 grados centígrados.
- Beber abundantes líquidos si esta es muy extensa, caso de las producidas por el sol durante el verano.
Segundo grado
Existe peligro de infección si la ampolla revienta al convertirse en una puerta de entrada para los microorganismos. Siempre se ha de lavar la zona afectada con abundante agua durante al menos 5 minutos, posteriormente, según el estado de las ampollas se actuará de una u otra manera.
Ampolla intacta: poner antiséptico sobre ella y cubrir con paño limpio o compresa estéril.
Ampolla rota: tratar como una herida. Lavarse las manos, aplicar antiséptico, recortar con una tijera limpia (a ser posible estéril) la piel muerta e impregnar nuevamente con antiséptico. Colocar una cinta adhesiva o tirita para evitar el dolor y la infección.
Tercer grado
- Apagar las llamas al accidentado, con lo que se tenga a mano: mantas, tierra, o tirándole al
12. partes amputadas
Son la pérdida de algún miembro, o parte de él, como consecuencia de
un traumatismo. En estos casos suele actuar un acto reflejo de constricción de
los vasos sanguíneos producido por la depresión, retrasando que la persona
muera desangrada (aunque exista inevitablemente abundante pérdida de sangre.
Pero esto no siempre es así; debe preverse el shock hipovolémico. Se debe:
En la zona de amputación debe controlarse la hemorragia (torniquete,
si procede).
La parte amputada:
Se cubrirá con apósitos estériles.
Se colocará dentro de una bolsa de plástico.
Se colocará dentro de otra bolsa de plástico o recipiente con hielo en su interior.
Trasladar junto al lesionado a un centro especializado para su reimplante
Se colocará dentro de una bolsa de plástico.
Se colocará dentro de otra bolsa de plástico o recipiente con hielo en su interior.
Trasladar junto al lesionado a un centro especializado para su reimplante
13.Cadena de socorro evaluación de daños y análisis de necesidades
Entre la víctima y la atención especializada existen una serie de eslabones que deben ser informados, formados y entrenados para asegurar la rapidez y eficacia de la actuación frente a emergencias: testigos, telefonistas y socorristas.
Testigos | |
Debido a la importancia de esta figura dentro de la organización de los primeros auxilios, sería conveniente que todos los trabajadores estuvieran informados (carteles informativos, charlas informales, folletos explicativos, etc.) sobre lo que en primeros auxilios se conoce como conducta PAS: Proteger, Avisar, Socorrer.
| |
| |
Por ejemplo, ante un ambiente tóxico, no atenderemos al intoxicado sin antes proteger nuestras vías respiratorias (uso de máscaras con filtros adecuados) pues, de lo contrario, nos accidentaríamos nosotros también.
| |
| |
Inmediatamente después, y en espera de ayuda, podemos empezar a socorrer.
| |
| |
14. Planificación de simulacro
PREPARACIÓN DE UN SIMULACRO
MEDIOS HUMANOS
Será el Director /a el encargado de nominar a los responsables siguiendo criterios de adecuación, según el perfil y el esquema Organizativo del Centro.
FUNCIONES RESPONSABLE
Jefe de Emergencia Director /a Es la persona de máxima responsabilidad en el simulacro. Suplente: Jefe de Estudios Jefe de Intervención Colaborador de seguridad Coordinar el simulacro, aplicando las ordenes dadas por el Jefe de Emergencia
○ Utilizar el chaleco identificativos (verde) durante el simulacro.
Centro de Control Secretaría
Persona que centraliza toda la información durante el simulacro. Se encarga de:
○ Activar alarmas y avisar a Ayudas Externas cuando el Jefe de Emergencia lo ordene. 10
Equipo de Apoyo Subalternos: bedeles o conserjes
Personas encargadas de:
○ Despejar los recorridos de evacuación, abriendo completamente las salidas al exterior.
○ Cortar después de sonar la alarma: los suministros de gas, electricidad, gasoil...
○ Bloquear el ascensor.
FUNCIONES RESPONSABLE
E. de Alarma y Evacuación Coordinador de planta
Personas encargada de dirigir y supervisar el simulacro de la planta que tengan asignada:
○ Utilizar el chaleco identificativos (verde) durante el simulacro.
○ Controlar tiempo total de evacuación de la planta y nº de alumnos y trabajadores
Desalojados.
○ Comprobar que no quedan ocupantes en “servicios” y demás dependencias.
○ Una vez comprobado que todas las dependencias (despachos, pasillos, servicios, etc.…)
Están vacíos colocar las pegatinas de “verificado/ egiaztatua”. El modelo en la Web.
EGIAZTATUA
VERIFICADO
1.Coordinador de planta: profesor situado en el aula ocupada más alejada a la escalera de una Planta. Si estuviese libre o el profesor tuviese otra responsabilidad en el simulacro, será el profesor situado en el aula contigua. En Centros grandes se pueden nombrar Coordinadores de edificios o talleres. 11
FUNCIONES RESPONSABLE
E. de Alarma y Evacuación Profesores que se encuentren en las aulas
○ Controlar los movimientos de los alumnos a su cargo, de acuerdo con las instrucciones recibidas del Jefe de Emergencia y de los coordinadores de planta.
○ Cada tutor o tutora, en su aula, organizar la estrategia de su grupo designando a los alumnos más responsables para realizar funciones concretas como:
• Cerrar las ventanas
• Contar a los alumnos
• Controlar que no lleven objetos personales, etc.
Con ello se pretende dar al alumnado mayor partición en estos ejercicios.
○ Tras el desalojo del aula de todos los alumnos, comprobar que las aulas y recintos que tiene asignados quedan vacíos, dejando las puertas y ventanas cerradas y comprobando que ningún alumno quede en los servicios y locales anexos.
○ La responsabilidad de la evacuación de las personas minusválidas o con dificultades motoras, si las hubiere recaerá en las personas, que se encuentren en el momento de la emergencia, a cargo del minusválido.
○ Esperar su turno de evacuación, controlando que los alumnos /as cumplan las consignas (no recoger cosas, no retroceder...) y manteniendo el grupo unido, incluso en el exterior.
○ Dirigirse con su grupo al punto exterior de encuentro, y contabilizar a los alumnos / as para comprobar que están todos. 12
E. de Alarma y Evacuación Profesores que se encuentren de guardia
○ Ponerse a disposición del Jefe de Emergencia
○ Colaborar en el simulacro:
⇒ Avisar a las aulas por si no hubiera sido atendida por el profesor / a.
⇒ Comprobar que todas las zonas queden vacías (aseos, etc.) barriendo en el sentido de la evacuación.
Controlar en cada planta, cerca de la escalera, el orden de salida de las clases.
⇒ Impedir el acceso a los locales por parte de ningún ocupante que pretendiera volver atrás.
⇒ Ayudar a las personas que no se valen por sí solas y al profesorado que tiene a su cargo niños muy pequeños.
⇒ Ayudar en todo momento al profesor /a que así lo solicite en la tarea de evacuar a su grupo de alumnos y a mantenerlos en calma en el Punto de Reunión Exterior.
Participar y colaborar en el simulacro
Trabajadores no docentes
Participar y colaborar en el simulacro
Alumnado.
15.normas de seguridad en emisión
Las reglas en su propósito y forma tienen una base técnica, sujeta a modificación por cambios tecnológicos que se sucedan en el tiempo.
Para conocimiento de los trabajadores en todos los puestos de trabajos aparece un resumen de los análisis de riesgo de trabajo, de manera que conozcan los riesgos, forma de protección y procedimiento seguro del trabajo a efectuar.Los procedimientos tienen una base técnica, fundamentados en el conocimiento y la experiencia, cuya finalidad será delinear la ejecución eficaz y segura de una determinada actividad.
16. tipos de botiquines
Un botiquín puede ser cualquier armario, caja o maleta que pueda contener los medicamentos y el material sanitario necesario para poder atender y aliviar pequeñas molestias, síntomas leves o trastornos menores, en las condiciones necesarias.
Sea cual sea el contenedor del material tendrá que estar convenientemente identificado.

17. Ahogados, obstruccion de la via aerea: maniobra de Heimlich.
Obstrucción de vías en adultos
personas inconscientes
la principal causa de obstrucción de la via respiratoria en personas inconscientes es la caída de la lengua hacia la oro faringe
personas coscientes
generalmente, en este caso, el motivo de obstrucion es la comida suceso conocido como atraganta miento. esta obstrucion por cuerpo solido se produce por la aspiracion de la brusca )brisa ,llantos, sustos) de la comida que esta en la boca. en el momento de producirce la inspiracion, la epligotis (estructura anatomica que sepára el tuvo dijestivo del respiratorio) deja libre el paso respiratorio introduciendose el aire y la comida en la traqueta. la obstrucion puede ser de dos tipos: incompleta y completa.
ostruccion incompleta o parcial
el cuerpo extraño no tapa toda la entrada de aire,por lo que se pone en funcionamiento el mecanismo de defensa y l apersona empieza a toser.
actuacion
• dejarlo toser (los mecanismo de defensa funcionan)
•observar que siga tociendo o que expulse el cuerpo extraño.
•no golpera nunca la espalda, ya que se podria producir la obstruccion completa o introducirce mas el cuerpo extraño
Obstruccion completa o total
En este caso la persona no tose, ni habla esto indica que no entra ni sale, pues las cuerdas vocales se mueven gracias a la vibracion que produce el aire al respirar. generalmente el accidentado se lleva las manos al cuello y no puede explicar lo que le pasa, emitiendo sonidos afonicos. presenta gran ecxitacion, pues es consciente de que no respire: tiene la sensacion de muerte inmediata
18. Reanimación car dio pulmonar (R.C).

La reanimación cardiopulmonar (RCP), o reanimación cardiorrespiratoria (RCR), es un conjunto de maniobras temporales y normalizadas internacionalmente destinadas a asegurar la oxigenación de los órganosvitales cuando la circulación de la sangre de una persona se detiene súbitamente, independientemente de la causa de la parada cardiorrespiratoria.
Los principales componentes de la reanimación cardiopulmonar son la activación del servicio médico de emergencias dentro o fuera del hospital y la asociación de compresiones torácicas o «masaje cardíaco externo» (MCE) conventilación artificial. Otros componentes relacionados incluyen la maniobra de Heimlich y el uso de desfibriladores externos automático.
Las recomendaciones específicas sobre la RCP varían en función de la edad del paciente y la causa del paro cardíaco.Se ha demostrado que cuando la RCP es puesta en práctica por personas adiestradas en la técnica y se inicia al cabo de pocos minutos tras el paro cardíaco, estos procedimientos pueden ser eficaces en salvar vidas humanas.
Las recomendaciones específicas sobre la RCP varían en función de la edad del paciente y la causa del paro cardíaco.Se ha demostrado que cuando la RCP es puesta en práctica por personas adiestradas en la técnica y se inicia al cabo de pocos minutos tras el paro cardíaco, estos procedimientos pueden ser eficaces en salvar vidas humanas.
19. Lipotimia y desmayo.

El desmayo es un estado de malestar repentino, con pérdida parcial o total del conocimiento. Dura sólo unos minutos y ocurre cuando no llega suficiente sangre al cerebro durante un periodo corto de tiempo.
El desmayo es un estado de malestar repentino, con pérdida parcial o total del conocimiento. Dura sólo unos minutos y ocurre cuando no llega suficiente sangre al cerebro durante un periodo corto de tiempo.
Las causas del desmayo o lipotimia pueden ser:
Emociones fuertes (temor, alegría), aire viciado en sitio cerrado, ayuno prolongado, dolor.
20. Ataques de ansiedad y de epilepsia
La ansiedad: es una emoción que surge ante cualquier situación o sensación de amenaza o agresión a la identidad del yo personal.
Puede aparecer en gran variedad de circunstancias, desde la normalidad a la patología. Según Freud (en 1926), la ansiedad normal sería "la ansiedad en relación con un peligro conocido".
Los ataques de ansiedad o reacciones ansiosas agudas, son reacciones de gran intensidad que surgen en relación con circunstancias inusuales y muy traumáticas: catástrofes naturales (terremotos, inundaciones), incendios, guerras,etc.
La epilepsia: puede definirse como un trastorno transitorio de la conciencia o de la función motriz,sensitiva o vegetativa, con o sin pérdida de la consciencia. El cuadro clínico se caracteriza por la aparición repetida de crisis cerebrales que van acompañadas de espasmos generalizados (convulsiones) o limitados, o bien cursan sin espasmos. Estos ataque suelen ir acompañados de amnesia (pérdida de memoria), relajación de esfínteres y mucha salivación.
21.Hemorragias y shock hipovolémico.
El término shock se utiliza para describir una situación médica en la cual los órganos y tejidos del organismo no reciben un aporte suficiente de oxígeno y nutrientes, ello conlleva a una muerte progresiva de las células y a un fallo en la función de los diferentes órganos que puede abocar a la muerte.
Esta falta de aporte se produce básicamente debido a que la cantidad de sangre que llega a los tejidos es insuficiente por un mal funcionamiento del corazón (shock cardiogénico), por una pérdida de líquidos corporales (shock hipovolémico) o por una infección grave (shock séptico). Así, el shock hipovolémico es un tipo de shock que se produce como resultado de una pérdida rápida e importante de fluidos corporales.
se produce: La volemia es el porcentaje total de sangre de un individuo. A su vez la sangre se halla constituida por una porción líquida llamada plasma (55%) y otra formada por células (glóbulos rojos principalmente). El mayor porcentaje de la volemia está representado por agua.
Ante pequeñas disminuciones de volemia (<15%) el organismo tiene mecanismos de compensación (aumento de la presión arterial y de la frecuencia cardíaca) que permiten que el corazón continúe bombeando sangre normalmente y asegurando los nutrientes adecuados. Cuando se producen pérdidas más importantes (como una hemorragia abundante) y especialmente si se producen de forma rápida, el organismo pierde esta capacidad de compensación o ésta no es suficiente entrando en situación de shock.
Las causas principales de shock hipovolémico incluyen:
- Pérdida importante de sangre (shock hemorrágico). Hemorragias externas (por ejemplo, debidas a traumatismos) o hemorragias internas (como un sangrado gástrico por una úlcera de estómago).
- Pérdida de agua y electrolitos (sodio y potasio): vómitos y diarreas importantes.
- Pérdida de plasma: quemaduras.
Síntomas: La deshidratación causada por la pérdida de líquidos del organismo se refleja en una serie de síntomas:
- Respiración rápida
- Palpitaciones por aumento de la frecuencia cardiaca
- Confusión y mareos por alteración del nivel de conciencia
- Frialdad y palidez de la piel
- Sequedad de mucosas (lengua y ojos secos)
- Debilidad generalizada y malestar por disminución de la presión arterial
- Disminución de la diuresis.
22. intoxicación por gases
La intoxicación por gases, tanto voluntaria como involuntaria, presenta una elevada incidencia, muchas veces acompañada de una alta mortalidad. La vía de entrada de los gases en el organismo es la inhalatoria, aunque no deberemos nunca descartar la probable contaminación cutánea por impregnación de la piel cuando el paciente ha estado en ambientes altamente contaminados. La capacidad tóxica de cada gas es variable, existiendo numerosos productos que pueden provocar una intoxicación en forma de gas.
23.Insolación (golpe de calor) y enfriamiento
generalizado.
Es la respuesta del organismo a una agresión producida por el calor. Sus causas pueden ser la acción directa y prolongada del sol en el organismo (cabeza), normalmente debido a una larga exposición.
Los síntomas son:
Cara congestionada.
| |
Dolor de cabeza.
| |
Sensación de fatiga y sed intensa.
| |
Náuseas y vómitos.
| |
Calambres musculares, convulsiones.
| |
Sudoración abundante en la insolación que cesa en el golpe de calor; en este caso, la piel está seca, caliente y enrojecida.
| |
Primeros auxilios:
Colocar al paciente en un lugar fresco y ventilado, a la sombra.
Posición decúbito supino semisentado.
Aplicar compresas de agua fría en la cabeza.
Darle a beber agua fresca a pequeños sorbos.
Observación por parte del médico.
Alteraciones de la consciencia (somnolencia), respiración y circulación.
24. Electrocución.
La electrocución o quemadura por acción de la corriente eléctrica es relativamente frecuente en el hogar, aquí los más afectados son los niños que desconociendo los riesgos que suponen los aparatos eléctricos, juegan con ellos y terminan sufriendo sus consecuencias. También se presenta cuando la persona entra a bañarse y conecta el calentador, no debemos olvidar que el agua y el vapor de agua son conductores de la electricidad.
Los procesos de electrocución se caracterizan por la presencia de dos quemaduras: una el orificio de entrada de la corriente eléctrica y otra el de salida. En su recorrido el flujo eléctrico quemará todos los tejidos que se encuentre desde el punto de entrada al de salida, asimismo afectará a la composición y función de los órganos pudiendo provocar la muerte de la persona.
25. Esguinces y torceduras.
El esguince es una lesión que consiste en la separación momentánea de las dos partes de una articulación, produciendo la rotura o el desgarramiento de los ligamentos que hay alrededor de ésta.
La causa principal de esta lesión es el movimiento forzado de la articulación.
Síntomas de los esguinces:
Las características de un esguince son:
- Dolor intenso, que además aumentará conforme intentemos mover la zona. - Amoratamiento o enrojecimiento de la zona afectada. - Incapacidad de movimiento. - Hinchazón o inflamación.
Primeros Auxilios en caso de esguince:
torcedura
Torcedura
Una torcedura se produce cuando por algún movimiento brusco o golpe, los ligamentos que son los tejidos finos que juntan a los huesos, músculos o tendones, se rompen o se estiran demasiado.
Esta situación produce un gran dolor y aunque no es una emergencia, la parte lastimada se debe vendar para tener soporte y poner en reposo. Colocar hielo ayuda a disminuir la hinchazón y el dolor.
Qué debo hacer?
Precauciones:
26. Luxación o dislocación
Una luxación es la separación permanente de las dos partes de una articulación, es decir, se produce cuando se aplica una fuerza extrema sobre un ligamento produciendo la separación de los extremos de dos huesos conectados.
A diferencia del esguince, no vuelve a su posición normal.
El hombro es la articulación más propensa a las luxaciones.
Para diagnosticar una luxación es necesario realizar:
Síntomas de las luxaciones: Las características de una luxación son:
En estos casos, lo primero que se deberá hacer será:
|
politramautizado
Corresponde al paciente que ha sufrido un traumatismo violento, con compromiso de más de un sistema o aparato orgánico y a consecuencia de ello tiene riesgo de vida.
Esta definición que implica violencia, graves lesiones y especialmente riesgo de vida, diferencia al politraumatizado del policontundido y del polifracturado que, aun con lesiones graves, no lleva implícito un riesgo de vida.
En la actualidad los traumatismos son la principal causa de muerte dentro de las primeras cuatro décadas de la vida. Como causa global de muerte en todas las edades, el trauma es superado únicamente por el cáncer y las enfermedades cardiovasculares.
traumatismo craneoencefalico
Los traumatismos craneoencefálicos constituyen en el mundo un problema para la salud, teniendo un alto por ciento de muertes debido a sus consecuencias. Las causas más comunes que provocan los traumas son principalmente accidentes automovilísticos, caídas y violencias interpersonales, aunque pueden existir otras.
inconsciendia
El traumatismo craneoencefalico (T.C.E.) es la lesión combinada del cuero cabelludo, del cráneo y del cerebro. Su importancia radica en que no solo es la lesion que con mayor frecuencia se produce en los accidentes de trafico, sino tambien la mas grave.
El traumatismo craneoencefalico (T.C.E.) es la lesión combinada del cuero cabelludo, del cráneo y del cerebro. Su importancia radica en que no solo es la lesion que con mayor frecuencia se produce en los accidentes de trafico, sino tambien la mas grave.
En un herido que ha sufrido un T.C.E., es posible observar:
- LESIONES Y HERIDAS EN LA CABEZA, LA CARA O EL CUELLO, lesiones estas que se caracterizan por un abundante sangrado.
- HEMORRAGIAS EXTERIORIZADAS, es decir hemorragias que tienen un origen interno, pero que se manifiestan externamente (la sangre sale al exterior). Pueden aparecer otorragias (salida de liquido por el oido) y/o epastasis (salida de liquido por la nariz).
- INCONSCIENCIA. La actitud correcta del auxiliador ante un herido inconsciente sera: averiguar cual es su estado respiratorio y circulatorio, valorando asi la necesidad de practicar la maniobra de RCP (el ABC).
- HEMATOMA PERIORBITARIO. Hematoma (cardenal) alrededor de uno o ambos ojos.
Actuacion:
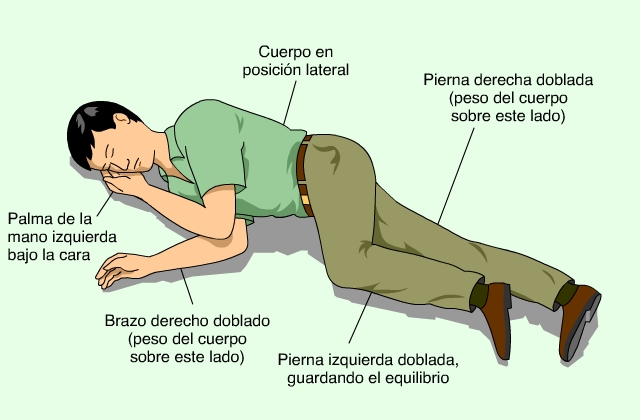
- inmovilizar la lesion del cuello,
- si hubiese vomitos, colocarle en posicion lateral, siempre con la columna cervical inmovilizada,
- si lleva casco, no retirárselo ni permitir que alguien lo haga, salvo que se encuentre en parada cardiorespiratoria, y siendo imprescindible para reanimarlo (según características del casco, como posteriormente veremos).
28. Inmovilizaciones y transporte. Rautek y retirada
de casco.
INMOVILIZACIÓN Y TRANSPORTE. RAUTEK Y RETIRADO DE CASCO.
La inmovilización tiene como fin evitar movimientos a nivel de la lesión (efecto antilógico y relajante muscular) así como corregir el desplazamiento de los fragmentos, de una forma definitiva o temporal. Existen dos tipos de inmovilización: interna y externa. Únicamente nos vamos a ocupar de la segunda, ya que la primera es la que los traumatólogos realizan en el quirófano. Para realizar una inmovilización externa, en primeros auxilios, podemos utilizar materiales tales como: mantas, pañuelos, toallas, vendas, tablas de madera, palos, ramas de árboles, etc. Es decir, todo aquello que tengamos a manos y que creamos que puede sernos útil.
CÓMO INMOVILIZAR:
A. TRAUMATISMO DE COLUMNA (a cualquier nivel):
• evitar lateralizaciones, rotaciones, y flexo extensiones,
• colocar la cabeza en posición neutral, manteniendo en todo momento una ligera tracción,
• colocarle un collarín cervical homologado o de construcción propia (con periódicos, cartón, cordones, cinturones, etc),
• moverle en bloque,
• poner hielo sobre la zona contusionada.
B. TRAUMATISMOS DE HOMBRO , CODO Y BRAZO:
• colocarle un cabestrillo con un pañuelo o similar,
•inmovilizar el brazo, pegándolo al cuerpo (con otro pañuelo),
• poner hielo sobre la zona contusionada.
C. TRAUMATISMOS DE ANTEBRAZO, MUÑECA O MANO:
• poner el brazo en cabestrillo con la mano algo más elevada que el codo,
• poner hielo sobre la zona contusionada.
D. TRAUMATISMOS DE CADERA Y MIEMBROS INFERIORES:
-RETIRADA DEL CASCO: La gran eficacia preventiva del casco en los accidentes, no resta el peligro que supone su retirada por personal inexperto. Este peligro es el de producir en los accidentados con lesión en columna vertebral, una parálisis definitiva. No debe retirarse cuando ello suponga más peligro que el no quitarlo, es decir:
El casco debe retirarse cuando el accidentado se encuentre en parada cardio-respiratoria, y siendo imprescindible para reanimarlo (según las características del mismo: integral)
Si el socorrista no retira el casco tiene que:
Para iniciar la retirada del casco, es preciso que la víctima esté situada en el suelo en decúbito supino y con la cabeza, cuello y tronco alineados. Si para lograr esta posición debemos moverle, un socorrista deberá fijar manualmente la columna cervical.
A continuación se explica detalladamente como proceder a la retirada del casco integral.
El socorrista B, corta la correa de fijación o suelta su engache.
El socorrista B fija y tensa suavemente el cuello colocando una mano bajo la nuca y la otra en la mandíbula. Lo que realizará sin mover el cuello.
El socorrista A retira el casco. Para ello lo sujetará lateralmente con ambas manos, separando sus bordes para así facilitar su desplazamiento, mientras tanto tirará suavemente de él. Si el casco cubre completamente la cara, para poder pasar la nariz es preciso elevar ligeramente, parte anterior.
El socorrista B mantendrá el cuello fijo mientras A retira el casco.
Tras la retirada del casco, el socorrista A sustituirá al B en la fijación del cuello, manteniendo el alineamiento de la cabeza, cuello y tronco, tirando ligeramente hacia atrás.El socorrista B colocará un collarín cervical. Pero al no garantizar la inmovilización absoluta del cuello, el socorrista A mantendrá la fijación manual, mientras que el B atiende al accidentado.
• poner hielo sobre la zona contusionada.
D. TRAUMATISMOS DE CADERA Y MIEMBROS INFERIORES:
• inmovilizar el miembro afecto, uniéndolo al contra lateral,
• a ser posible, transportar el miembro elevado,
•poner hielo sobre la zona contusionada.
• Fractura de Costillas
•Fractura de Brazo
• Fractura de Codo
• Fractura de Clavícula
• Fractura de Antebrazo
• Fractura de muslo
En esta fractura una férula irá desde el pie a la entrepierna y la otra del pie a la axila. La inmovilización se realiza con una manta, dos listones y cinturones o pañuelos.
-TRANSPORTE: Antes de realizar cualquier maniobra de movilización a un accidentado se han de tener presente siempre dos consideraciones:
« Nunca se moverá un herido cuando sólo haya un auxiliador. Al menos se precisarán dos auxiliadores para mover adecuadamente a un herido.
« Al herido hay que moverle como si fuese un bloque rígido. Es decir, hay que impedir el movimiento voluntario de sus articulaciones. Evitar toda flexión o torsión, transportándolo siempre recto como un poste, a fin de proteger su médula espinal en caso de fractura de la columna vertebral.
Uno de los mejores métodos para la correcta movilización de un accidentado (en ausencia de material de movilización especial: camilla de tijera, colchón de vacío, etc), es el denominado de"auxiliadores alternos", ya que es de los que más seguridad dan. Pueden intervenir tres o más auxiliadores, precisándose que la víctima esté en decúbito supino (acostado boca arriba). Los socorristas se colocarán de rodillas a los lados del herido y procederán así:
- Un auxiliador colocará sus manos debajo de la cabeza-cuello y espalda de la víctima.
- Otro colocado al mismo lado del anterior, pondrá sus manos debajo de los glúteos y rodillas
- El tercero, se colocará al lado opuesto y sujetará la espalda y los muslos. Enlazarán sus manos.
- Y a la vez, levantarán con suavidad a la víctima, cuando uno de ellos lo indique con su voz.
-MANIOBRA DE RAUTEK: Cuando se intenta auxiliar a los ocupantes de un vehículo accidentado pueden plantearse dos tipos diferentes de situaciones: que el conductor o alguno de los ocupantes se encuentre "prisionero" en el interior del vehículo por alguna de las partes de éste (volante, salpicadero, etc.), o que la víctima pueda ser extraída del vehículo teóricamente sin dificultad. En el primero de los casos, la liberación de éstos debe hacerse siempre por personal adecuadamente adiestrado, pues actuar sin medios materiales y sin conocimientos ni experiencia, supondría producir una serie de daños en la víctima, que agravaría aún más su estado físico. El comportamiento adecuado sería:
• Pedir ayuda especializada (ambulancia, bomberos, autoridad o sus agentes)
• Intentar acceder a la proximidad de las víctimas para conocer su estado respiratorio, circulatorio y nivel de consciencia.
• Tranquilizarles y permanecer junto a ellos, explicándoles que la ayuda viene en camino.
• Observar la situación de los heridos y realizar aquellas maniobras prioritarias que sean factibles.
•Impedir que alguien, sin medios ni conocimientos intente liberar a estos heridos.
• si los socorristas no están entrenados en la técnica,
• si sólo hay un socorrista,
• si no se puede retirar por el método que describiremos,
• si el accidentado está consciente, respira sin dificultad y se sospecha lesión de la columna vertebral. En este caso, el casco no se retirará hasta la realización de un estudio radiológico en el hospital.
El casco debe retirarse cuando el accidentado se encuentre en parada cardio-respiratoria, y siendo imprescindible para reanimarlo (según las características del mismo: integral)
Si el socorrista no retira el casco tiene que:
• tranquilizar al accidentado,
•decirle que no mueva el cuello,
•abrir la visera del casco, para facilitarle la respiración,
• colocarle un collarín cervical (homologado o de construcción propia) y
• colocarle un rodillo de tela debajo del cuello, sin moverlo.
Para iniciar la retirada del casco, es preciso que la víctima esté situada en el suelo en decúbito supino y con la cabeza, cuello y tronco alineados. Si para lograr esta posición debemos moverle, un socorrista deberá fijar manualmente la columna cervical.
A continuación se explica detalladamente como proceder a la retirada del casco integral.
El socorrista B, corta la correa de fijación o suelta su engache.
El socorrista B fija y tensa suavemente el cuello colocando una mano bajo la nuca y la otra en la mandíbula. Lo que realizará sin mover el cuello.
El socorrista A retira el casco. Para ello lo sujetará lateralmente con ambas manos, separando sus bordes para así facilitar su desplazamiento, mientras tanto tirará suavemente de él. Si el casco cubre completamente la cara, para poder pasar la nariz es preciso elevar ligeramente, parte anterior.
El socorrista B mantendrá el cuello fijo mientras A retira el casco.
Tras la retirada del casco, el socorrista A sustituirá al B en la fijación del cuello, manteniendo el alineamiento de la cabeza, cuello y tronco, tirando ligeramente hacia atrás.El socorrista B colocará un collarín cervical. Pero al no garantizar la inmovilización absoluta del cuello, el socorrista A mantendrá la fijación manual, mientras que el B atiende al accidentado.










